Diabetes
Wat is Diabetes?
Definitie en basisuitleg van diabetes
Diabetes mellitus is een chronische stofwisselingsziekte waarbij het lichaam moeite heeft met het reguleren van de bloedsuikerspiegel. Dit gebeurt doordat de alvleesklier onvoldoende insuline aanmaakt of doordat het lichaam niet goed reageert op insuline. Insuline is het hormoon dat glucose uit het bloed naar de cellen transporteert voor energie. Zonder adequate behandeling kan diabetes leiden tot ernstige complicaties aan hart, nieren, ogen en zenuwen.
Verschil tussen type 1 en type 2 diabetes
Type 1 diabetes ontstaat wanneer het immuunsysteem de insulineproducerende cellen in de alvleesklier aanvalt en vernietigt. Dit type komt meestal voor op jonge leeftijd en vereist levenslange insulinetherapie. Type 2 diabetes ontwikkelt zich geleidelijk en komt voornamelijk voor bij volwassenen. Hierbij reageert het lichaam minder goed op insuline (insulineresistentie) en neemt de insulineproductie af. Type 2 kan vaak worden beheerd met leefstijlaanpassingen en medicijnen.
Symptomen en vroege waarschuwingstekenen
Veelvoorkomende diabetes symptomen zijn:
- Overmatige dorst en frequent urineren
- Onverklaarbaar gewichtsverlies
- Extreme vermoeidheid en zwakte
- Wazig zien
- Langzaam genezende wonden
- Tintelingen in handen en voeten
Bij type 1 diabetes ontwikkelen symptomen zich snel, terwijl ze bij type 2 vaak geleidelijk ontstaan.
Risicofactoren en oorzaken
Type 1 diabetes heeft voornamelijk genetische oorzaken gecombineerd met omgevingsfactoren. Voor type 2 diabetes zijn de belangrijkste risicofactoren overgewicht, bewegingsarmoede, leeftijd boven 45 jaar, familiaire voorgeschiedenis van diabetes, hoge bloeddruk en etnische achtergrond. In Nederland heeft ongeveer 5% van de bevolking diabetes, waarbij type 2 veruit het meest voorkomt. Een gezonde leefstijl kan het risico op type 2 diabetes aanzienlijk verminderen.
Bloedsuikermonitoring
Belang van regelmatige bloedsuikermeting
Regelmatige bloedsuikercontrole is essentieel voor effectief diabetesbeheer. Het helpt bij het aanpassen van medicatie, voeding en lichaamsbeweging. Zelfmonitoring voorkomt gevaarlijke bloedsuikerschommelingen en vermindert het risico op lange termijn complicaties. In Nederland wordt bloedsuikermonitoring vergoed door de zorgverzekering voor mensen met diabetes die insuline gebruiken of bepaalde andere medicijnen.
Verschillende soorten glucosemeters beschikbaar in Nederland
In Nederlandse apotheken zijn diverse glucosemeters verkrijgbaar, van eenvoudige basismodellen tot geavanceerde apparaten met geheugenopslag en bluetooth-connectiviteit. Populaire merken zijn onder andere Accu-Chek, OneTouch, Contour en FreeStyle. Moderne glucosemeters zijn compact, gebruiksvriendelijk en geven binnen enkele seconden nauwkeurige resultaten. Sommige modellen kunnen worden gekoppeld aan smartphone-apps voor eenvoudige gegevensopslag en -analyse. Uw apotheker kan adviseren welk model het beste past bij uw specifieke behoeften.
Teststrips en lancetten - gebruik en beschikbaarheid
Teststrips en lancetten zijn onmisbare onderdelen van bloedsuikermonitoring. Teststrips zijn merkspecifiek en moeten passen bij uw glucosemeter. Ze moeten droog en op kamertemperatuur worden bewaard. Lancetten zijn kleine naalden voor het prikken in de vingertop om een druppel bloed te verkrijgen. In Nederland zijn deze producten ruim verkrijgbaar in apotheken. Voor mensen met diabetes type 1 en insulineafhankelijke type 2 worden testmaterialen vergoed door de zorgverzekering.
Diabetes Medicijnen
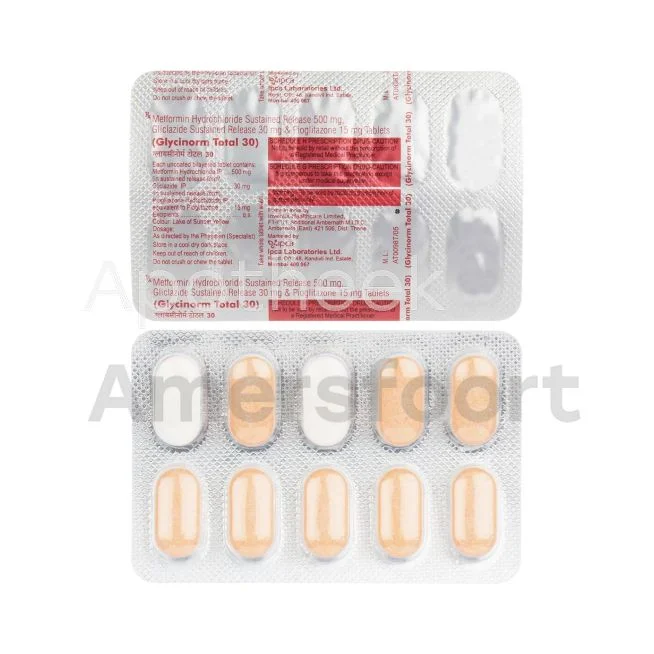
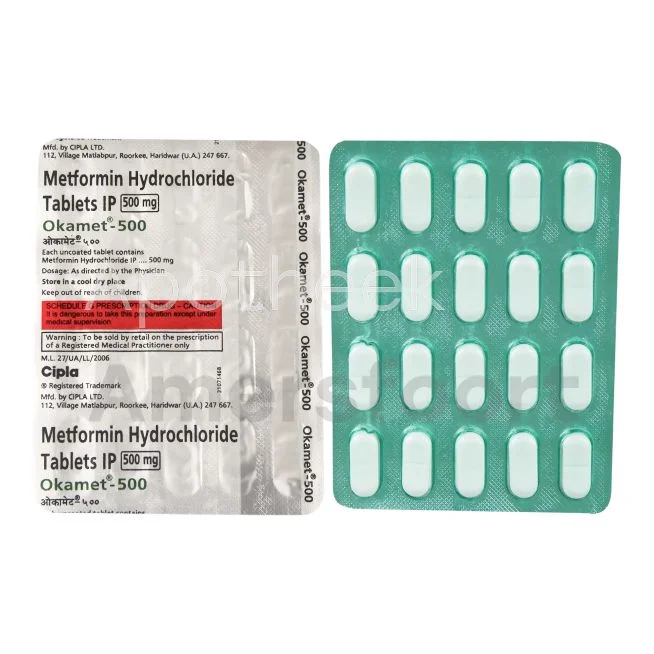
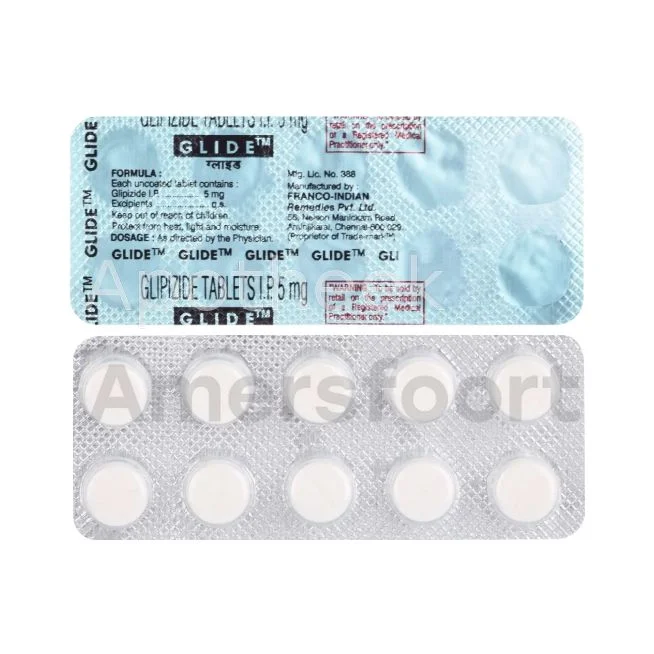
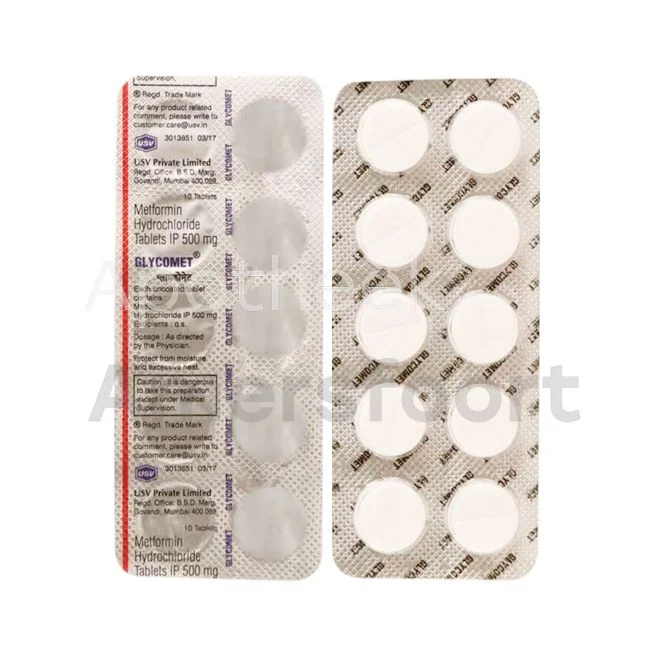
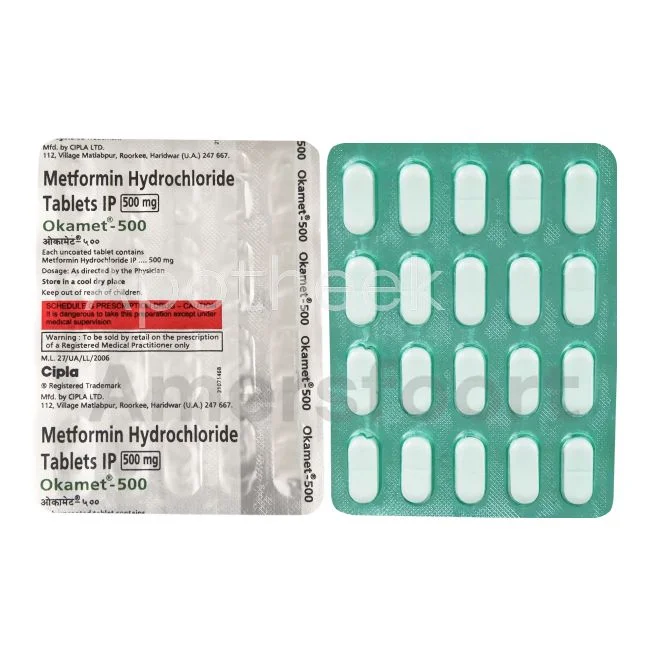
Metformine en andere orale diabetesmedicijnen
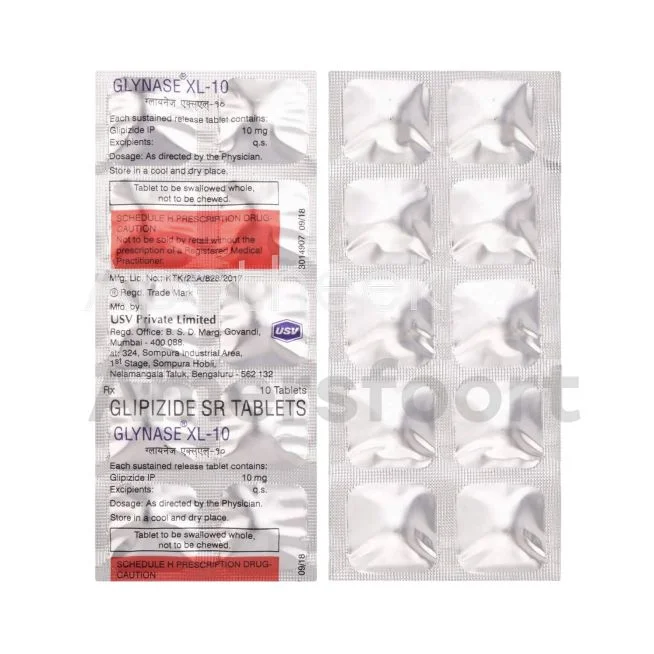
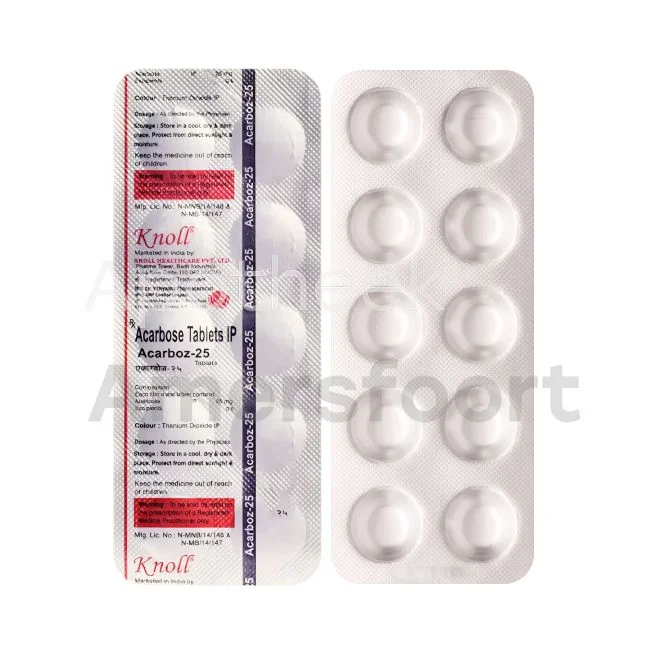
Metformine is het meest voorgeschreven medicijn voor type 2 diabetes in Nederland. Het helpt bij het verlagen van de bloedsuikerspiegel door de glucoseproductie in de lever te verminderen en de insulinegevoeligheid te verbeteren. Naast metformine zijn er andere orale diabetesmedicijnen beschikbaar zoals sulfonylureumderivaten, DPP-4-remmers en SGLT-2-remmers. Deze medicijnen worden vaak in combinatie gebruikt voor optimale bloedsuikercontrole.
Insuline soorten: kortwerkend, langwerkend, gemengd
Er zijn verschillende soorten insuline beschikbaar, elk met specifieke werkingsduur en toepassingen. Kortwerkende insuline werkt binnen 30 minuten en wordt gebruikt rond maaltijden. Langwerkende insuline biedt 12-24 uur basale dekking. Gemengde insulines combineren kort- en langwerkende componenten voor gemak bij toediening. De keuze van insulinetype hangt af van uw persoonlijke behoeften en levensstijl.
Bekende merken in Nederland
In Nederlandse apotheken zijn verschillende bekende insulinemerken beschikbaar:
- Lantus - langwerkende basale insuline voor 24-uurs dekking
- NovoRapid - snelwerkende insuline voor maaltijden
- Humalog - snelwerkende insuline met flexibele toediening
- Levemir - langwerkende insuline met voorspelbare werking
Bijwerkingen en voorzorgsmaatregelen
Veelvoorkomende bijwerkingen van diabetesmedicijnen zijn hypoglykemie (lage bloedsuiker), gewichtstoename en maag-darmklachten. Het is belangrijk om regelmatig uw bloedsuiker te controleren en contact op te nemen met uw zorgverlener bij ongewone symptomen. Bewaar insuline correct in de koelkast en controleer altijd de vervaldatum voordat u het gebruikt.
Insuline Toediening
Insulinepennen en wegwerpnaalden
Insulinepennen bieden een gebruiksvriendelijke manier om insuline toe te dienen. Deze pennen zijn voorgevuld of hervulbaar en maken nauwkeurige dosering mogelijk. Gebruik altijd nieuwe wegwerpnaalden voor elke injectie om infecties te voorkomen en pijn te minimaliseren. Pennen zijn discreet en handig voor onderweg, waardoor diabetesmanagement eenvoudiger wordt in het dagelijks leven.
Insulinepompen en continue glucosemonitoring
Insulinepompen leveren continue insulinetoediening via een kleine katheter onder de huid. Deze technologie biedt meer flexibiliteit bij maaltijden en activiteiten. Continue glucosemonitoring (CGM) systemen meten uw bloedsuiker 24/7 en geven real-time gegevens. De combinatie van pompen en CGM kan helpen bij het bereiken van stabielere bloedsuikerniveaus.
Juiste injectietechniek en rotatieplaatsen
Een correcte injectietechniek is essentieel voor effectieve insulineabsorptie. Roteer injectieplaatsen regelmatig tussen buik, bovenbenen, billen en armen om lipodystrofie te voorkomen. Aanbevolen rotatiepatroon:
- Verdeel elke injectieplaats in zones
- Wissel dagelijks tussen verschillende lichaamsdelen
- Houd minimaal 2-3 cm afstand tussen injectieplaatsen
- Controleer regelmatig op verhardingen of zwellingen
Reinig de huid vooraf met alcohol en injecteer onder een hoek van 90 graden in het onderhuids vetweefsel. Wacht 10 seconden voordat u de naald terugtrekt om lekkage te voorkomen.
Diabetische Voet en Huidverzorging
Voetproblemen bij diabetes en preventie
Diabetes kan leiden tot verminderde doorbloeding en zenuwschade in de voeten, wat het risico op infecties en wonden verhoogt. Dagelijkse voetinspectie is essentieel om kleine problemen vroegtijdig te ontdekken. Draag goed passende schoenen, vermijd blootsvoets lopen en knip nagels voorzichtig. Bij twijfel over verwondingen of veranderingen aan de voeten, raadpleeg altijd uw huisarts of diabetesverpleegkundige voor professioneel advies.
Speciale voetcrèmes en verzorgingsproducten
Diabetische voeten hebben extra zorg nodig met gespecialiseerde producten. Gebruik voetcrèmes speciaal ontwikkeld voor diabetici die de huid soepel houden zonder tussen de tenen aan te brengen. Antimicrobiële producten kunnen infecties helpen voorkomen. Kies voor parfumvrije, hypoallergene formules die de gevoelige diabetische huid niet irriteren en de natuurlijke vochtbalans herstellen.
Wondverzorging en diabetische hulpmiddelen
Diabetische wonden genezen langzamer en vereisen speciale aandacht. Gebruik steriele verbandmaterialen en antiseptische middelen die geschikt zijn voor diabetici. Houd wonden schoon en droog, en zorg voor regelmatige controle. Speciale diabetische verbanden en hydrogels kunnen het genezingsproces bevorderen en infecties voorkomen bij kleine verwondingen.
Leefstijl en Voedingssupplementen
Dieetmanagement en gezonde voeding bij diabetes
Een uitgebalanceerd dieet is fundamenteel voor diabetesbeheer. Focus op complexe koolhydraten, vezels en magere eiwitten terwijl u geraffineerde suikers beperkt. Regelmatige maaltijden helpen bloedsuikerschommelingen te voorkomen. Gebruik de bordmethode: vul de helft van uw bord met groenten, een kwart met magere eiwitten en een kwart met volkoren koolhydraten. Houd portiegrootte in de gaten en spreek met een diëtist voor persoonlijk advies.
Supplementen zoals chromium, alpha-liponsuur, kaneel extract
Bepaalde voedingssupplementen kunnen helpen bij diabetesbeheer, hoewel ze medicatie niet vervangen. Chromium kan insulinegevoeligheid verbeteren, alpha-liponsuur heeft antioxidante eigenschappen en kan neuropathie verminderen. Kaneel extract kan bloedsuikerwaarden helpen stabiliseren. Overleg altijd met uw arts voordat u supplementen start, vooral als u diabetesmedicatie gebruikt, om ongewenste interacties te voorkomen.
Sport en beweging bij diabetes
Regelmatige fysieke activiteit verbetert insulinegevoeligheid en helpt bloedsuiker te controleren. Streef naar minimaal 150 minuten matige inspanning per week, verdeeld over meerdere dagen. Combineer cardio-oefeningen met krachttraining voor optimaal effect. Controleer uw bloedsuiker voor, tijdens en na inspanning, en heb altijd snelle koolhydraten bij de hand voor noodgevallen.
Stress management en slaaphygiëne
Chronische stress en slaapgebrek kunnen bloedsuikerwaarden negatief beïnvloeden. Praktijk ontspanningstechnieken zoals:
- Ademhalingsoefeningen en meditatie
- Reguliere slaapschema's van 7-9 uur per nacht
- Ontspannende activiteiten zoals yoga of lezen
- Beperking van cafeïne en schermtijd voor het slapen